健康づくりのための睡眠ガイド(2023)の内容を詳細に紹介!(その2)成人期の睡眠

厚生労働省より「健康づくりのための睡眠ガイド2023」が発表されました[1]。
前回は、「健康づくりのための睡眠ガイド2023(厚生労働省)」の紹介(その1)として、我々に必要な睡眠時間についてご紹介しました。今回は、特に成人期の睡眠についてご説明します。具体的には、「成人期の睡眠時間と寝だめについて」「質の良い睡眠をとる方法」についてお話します。
成人期とは?
成人期とは、様々な定義がありますが、WHOによると19歳以上(国の法律によっては、これより若い場合もある)とされています。
19歳以上といえば、学校に通ったり、社会で働いたり、子育てをしたり、充実しつつも、大変忙しくされている時期ではないでしょうか。
成人期の睡眠時間について
前回の連載(その1)によると、成人期に必要な睡眠時間は、個人差はありますが、おおむね「最低でも6時間以上」でした[1]。
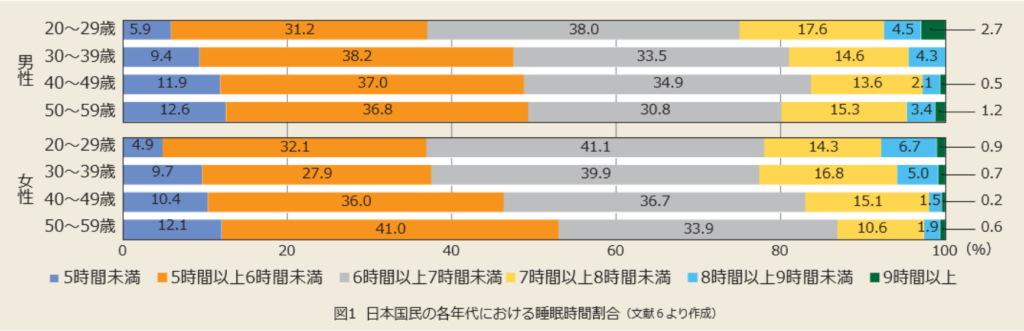
では、実際に大人は何時間眠っているのでしょうか?
その結果は、6時間以上眠れている大人は半数以下というものでした(女性50代を除く)。
睡眠時間が足りないとどうなる?
睡眠不足がまねく悪い結果の研究報告は様々なものがあります。
肥満、高血圧、糖尿病、心疾患、脳血管疾患、うつ病……睡眠時間が足りないだけで、このような病気になりやすくなります。
病気だけではありません。
睡眠時間が足りない人(6時間未満)は、睡眠時間が足りている人(6時間以上)と比べて死亡するリスクが1.12倍という研究結果すらあります[2]。
睡眠時間の確保は、健康な生活を送るためにはとても重要であることが分かります。
「寝だめ」してるから大丈夫?本当に?
「平日は忙しいので睡眠不足気味だけど、寝れる時に寝だめしてるし大丈夫!」
このセリフを聞いた方は、おそらく大勢いらっしゃるのではないでしょうか。
しかし、そんなことが出来るほど、甘くはありません。
睡眠は貯金できないのです。
睡眠不足がたまり(これを「睡眠負債」といいます)、睡眠を取り返そうと長く寝ると、体は楽になりつつも、いざ起きた時に「今は朝?夜?」と、ぼんやりしてしまった方もいるのではないでしょうか。
「寝だめ」の研究
この寝だめ習慣について、面白い研究結果があります。
40〜64歳の成人を対象とし、「睡眠時間」と、「寝だめ習慣」の情報を集めました。その上で、睡眠習慣と死亡との関係を調べました[3]。
(出典:Yoshiike T, et. al. “A prospective study of the association of weekend catch-up sleep and sleep duration with mortality in middle-aged adults” Sci Rep. 2022 Jan 7;12(1):189.)
すると、想像通り、睡眠時間が足りていない人は、寝だめのありなし、寝だめの量に関わらず、死亡リスクの推定値は高くなっていました。睡眠時間が足りている人は、寝だめをしない人と比較して、1時間未満の短い寝だめをした方が、死亡リスクが下がる結果でした。しかし、たとえ睡眠時間が足りている人でも、2時間以上の長い寝だめをした場合は、死亡リスクの推定値が高くなっていました。
このことから、以下のことがわかります。
- 睡眠不足は体に悪いこと
- 寝だめでは睡眠不足をカバーすることは出来ないこと
- たとえ睡眠が足りていても、長い寝だめは危険であること
どのような睡眠を目指すべきか?
昨今、睡眠時間の長さだけではなく、睡眠の質、つまり「睡眠で疲れがしっかり取れた感覚」が睡眠の指標として注目されています。この疲れが取れた感覚のことを、「睡眠休養感」といいます。
成人の「睡眠休養感」と死亡との関係について調べた以下のような研究があります[4]。
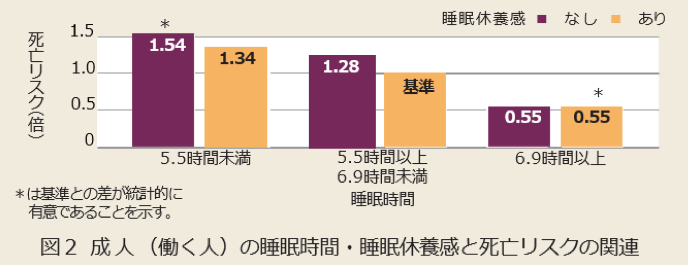
睡眠時間の長さ、「睡眠休養感」のありなしで、死亡リスクを比べました。
基準を睡眠時間がまあまあ(5.5〜6.9時間)の、「睡眠休養感」のある人(疲れが取れている人)とします。
すると、睡眠時間が短く(5.5時間未満)、「睡眠休養感」がない人(疲れが取れていない人)は、死亡リスクが1.5倍高い結果でした。逆に、睡眠時間が長く(6.9時間以上)、「睡眠休養感」がある人(疲れが取れている人)は、死亡リスクが0.55倍と低くなりました。
つまり、十分な時間、疲れが取れたと自分が感じる睡眠を取ることが重要であるといえます。
質の良い睡眠をとる方法
近年の日本人のデータ(国民健康・栄養調査)では、睡眠で休養が取れていると答えた人の割合は、およそ8割だそうです[5]。特に20歳以上の成人において7割程度と低く、残念ながら年々減少傾向を示しています。
質の良い睡眠のためには、まずは十分な睡眠時間の確保が最優先となります。
また、「睡眠休養感」のある睡眠のために、以下のようなことを心がけるとよいでしょう。
ふだんの日常生活で心がけること
- 規則正しい食事習慣を
- 朝食を食べる
- 寝る直前に夜食や間食をとらない
- 適度な運動習慣を(1回30分以上の運動を週に2日以上)
- 就寝1〜2時間前に入浴する(高温浴は避けること)
- 寝る直前までに家事・仕事・勉強などをせず、寝る前1時間程度はリラックスする時間をとるよう心がけて
寝る前にできること
- 眠る部屋を、暗く、静かで、温度がちょうどよい環境に整える
- スマホなど明るい画面(特にブルーライトが含まれるもの)を寝る前に見ない
(※参考:スマホと睡眠 〜見る時間だけでなく、姿勢や距離も重要〜)
嗜好品に気をつける
- 寝る前に飲酒しない
(※参考:アルコールと睡眠)- アルコールは一時的に寝つきがよくなっても、後半眠りが浅くなる
- 寝酒が習慣化すると、寝つきがよくなる効果も徐々に薄れる
- 「飲まないと眠れない」とアルコールに依存してしまうことも
- 寝る前に煙草を吸わない
- 煙草に含まれるニコチンで寝つきは悪くなり、夜間に目が覚めやすくなる
- 寝る前にカフェインをとらない
(※参考:カフェインに対する向き合い方~15時以降のカフェイン摂取を避けよう~)- カフェインにより寝つきが悪く、夜間に目が覚めやすくなる
- 特に夕方以降のカフェイン摂取は、少量でも寝つきが悪くなり、夜間に目が覚めやすくなる
以下のような症状がある時は医師の診察を
眠れないことに、何か別の病気が影響しているかもしれません。
以下のような症状が続く場合、医師にご相談ください。
- 眠れない、夜間覚醒が何度もある
- 自分ではしっかり寝たつもりでも疲れがとれた感じがしない、寝起きが悪い、日中眠くて仕方ない
(※参考:「昼間眠くて仕方がない」時に睡眠の医師が考えること(2)) - 寝ている時にいびきをかく
- 寝ている時に手足がむずむず・そわそわする
(※参考:手足がむずむず・そわそわする?むずむず脚症候群ってどんな病気?)
まとめ
- 成人に必要な睡眠時間は「最低でも6時間以上」
- 睡眠時間が不足すると病気や死亡リスクが上がる
- 寝だめで睡眠不足は取り返せない
- 「疲れが取れた」と自分が感じる睡眠が理想
睡眠ガイド2023(厚生労働省)紹介シリーズ

- 第1回 健康づくりのための睡眠ガイド(2023)の内容を詳細に紹介!(その1)
- 第2回 健康づくりのための睡眠ガイド(2023)の内容を詳細に紹介!(その2)成人期の睡眠
- 第3回 健康づくりのための睡眠ガイド(2023)の内容を詳細に紹介!(その3)こどもの睡眠(予定)
参考文献
[1] 厚生労働省. 健康づくりのための睡眠ガイド2023. https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/suimin/index.html
[2] Itani O, Jike M, Watanabe N, Kaneita Y. Short sleep duration and health outcomes: a systematic review, meta-analysis, and meta-regression. Sleep Med. 2017 Apr;32:246-256. doi: 10.1016/j.sleep.2016.08.006. Epub 2016 Aug 26. PMID: 27743803.
[3] Yoshiike T, Kawamura A, Utsumi T, Matsui K, Kuriyama K. A prospective study of the association of weekend catch-up sleep and sleep duration with mortality in middle-aged adults. Sleep Biol Rhythms. 2023 May 5;21(4):409-418. doi: 10.1007/s41105-023-00460-6. PMID: 38468822; PMCID: PMC10900010.
[4] Yoshiike T, Utsumi T, Matsui K, Nagao K, Saitoh K, Otsuki R, Aritake-Okada S, Suzuki M, Kuriyama K. Mortality associated with nonrestorative short sleep or nonrestorative long time-in-bed in middle-aged and older adults. Sci Rep. 2022 Jan 7;12(1):189. doi: 10.1038/s41598-021-03997-z. PMID: 34997027; PMCID: PMC8741976.
[5] 厚生労働省. 国民健康・栄養調査. https://www.mhlw.go.jp/bunya/kenkou/kenkou_eiyou_chousa.html
-
ピンバック: 健康づくりのための睡眠ガイド(2023)の内容を詳細に紹介!(その1) – 睡眠プライマリケアクリニック池袋
-
ピンバック: 健康づくりのための睡眠ガイド(2023)の内容を詳細に紹介!(その4)高齢者の睡眠 – 睡眠プライマリケアクリニック池袋
-
ピンバック: 仰向けで寝ると認知症リスクが上がる!?認知症予防に繋がる枕とは? – 睡眠プライマリケアクリニック池袋
-
ピンバック: むずむず脚とも関係する?~室温と睡眠の深い関係~ – 睡眠プライマリケアクリニック池袋


