睡眠と皮膚の関係 ~美しい肌を保つために知っておきたい睡眠の重要性~

美しい肌を手に入れるには、スキンケアだけでなく、良質な睡眠も欠かせません。最新の研究から、睡眠の質と量が肌の健康に大きな影響を与えていることがわかってきました。ここでは、睡眠と肌の関係について、具体的なデータを交えながら解説します。
慢性的な睡眠不足は、肌の老化を加速させる
アメリカの研究チームが60人の女性を対象に行った実験では、慢性的な睡眠不足が肌の老化を加速させることが明らかになりました。具体的には、「良質な睡眠群」に比べ、「睡眠不足群」は肌の老化スコア(SCINEXA)が高く、特に内的老化の兆候(色素沈着、小じわ、たるみなど)が顕著であることが示されました。[1]
睡眠不足は、肌のバリア機能を低下させる
同じ実験で、睡眠不足群の肌は、有意に水分の蒸発量が多く、角質のバリア機能が低下していることが示されました(p=0.04)。さらに、角質層を繰り返しテープで剥がして角質バリアを乱した後の回復率も、72時間後の時点で睡眠不足群が30%低い結果となりました(p=0.04)。[1]
睡眠不足は、紫外線ダメージからの回復を遅らせる
睡眠の質は、肌の紫外線に対する抵抗力にも影響します。実験では、紫外線照射24時間後の時点で、良質な睡眠群の方が有意に紅斑(日焼け後の肌の赤みのこと)が回復していました(p=0.02)。[1] 睡眠不足は肌の修復メカニズムを妨げ、シミやシワのリスクを高めると考えられます。

体内時計の乱れは、肌の新陳代謝を低下させる
肌の健康を保つには、体内時計のリズムを整えることも重要です。皮膚は独自の概日リズムを持っており、夜10時~深夜2時の間は、肌の再生や修復が最も活発になります。[2] 逆に、交代制勤務や時差ボケなどで体内時計が乱れると、肌の新陳代謝が低下し、トラブルを引き起こしやすくなるのです。
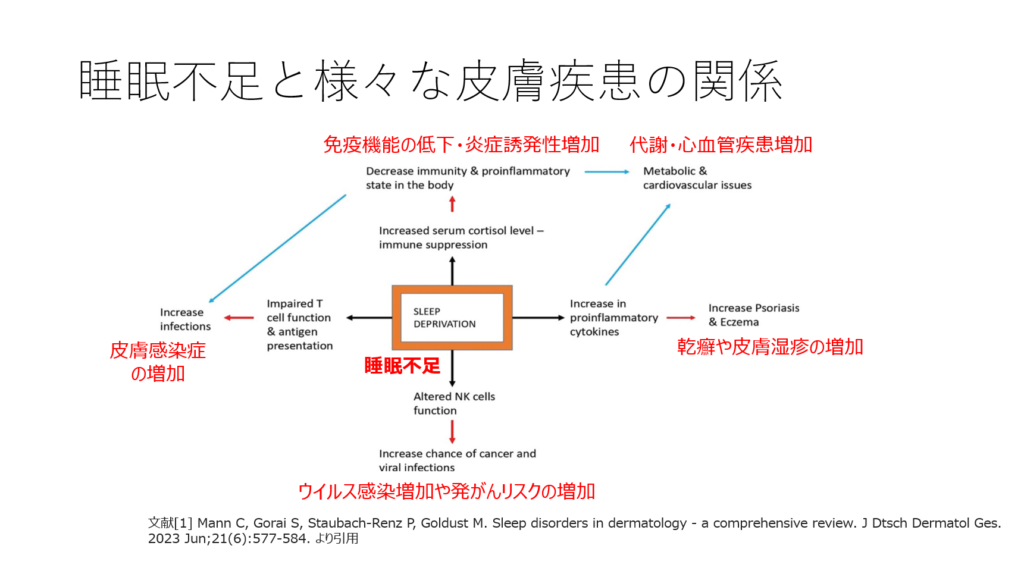
睡眠不足は、様々な皮膚疾患のリスクを増加させる
睡眠不足になることで、NK細胞・炎症性サイトカインの増加・ヘルパーT細胞の機能低下等様々な経路を通じて、皮膚疾患のリスクが高まることが知られつつあります。[1] [2] 将来的な皮膚疾患発症を予防する上でも睡眠を十分とることが重要になります。
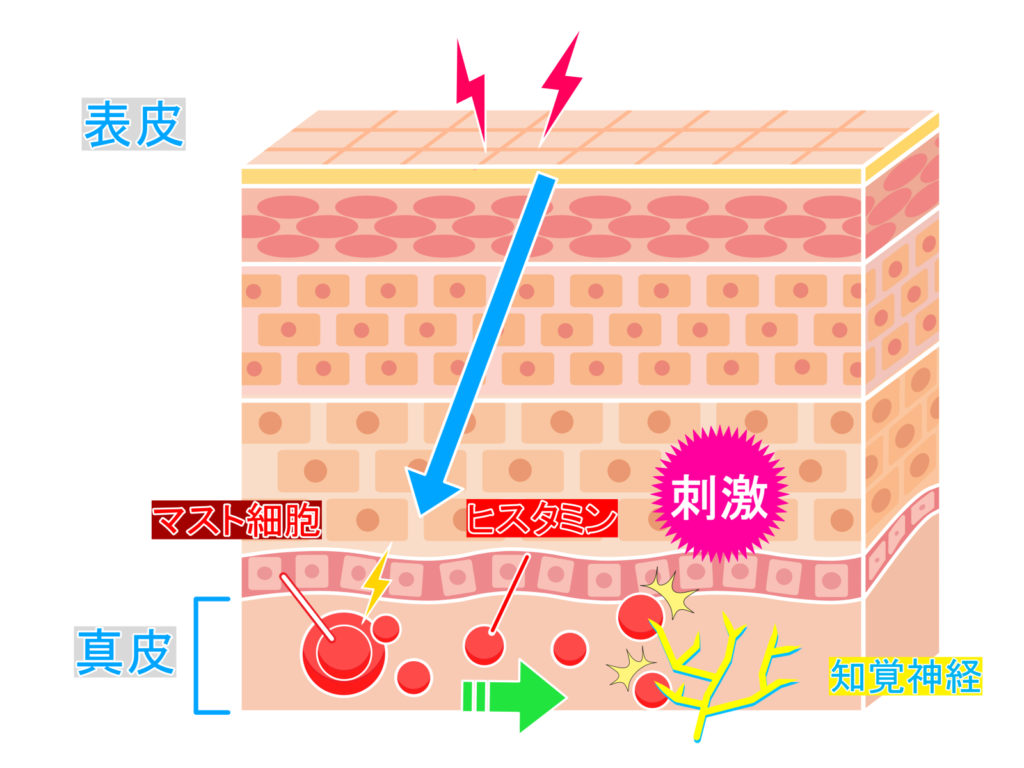
睡眠と皮膚疾患(アトピー性皮膚炎・蕁麻疹・乾癬等)は相互に関連する
睡眠が皮膚の健康に影響する報告だけでなく、皮膚疾患により睡眠障害が発生しているとの報告が多数あります。アトピー性皮膚炎を患う小児の47%~80%、成人の33%~90%、蕁麻疹患者の50%、乾癬患者の52%に睡眠障害が認められるという報告があります[3][4][5][6]。 それだけでなく、睡眠時間の不足(4-6時間以下)や質の低下(1日2-3回以上の中途覚醒等)が炎症性サイトカインの放出やナチュラルキラーT細胞の活性低下を通じて、皮膚炎症の悪化させることも報告されています[7][8] [9]。 つまり良い睡眠をとることで皮膚疾患が改善し、皮膚疾患が改善することでも良い睡眠が取れるという、双方向の関連があることが分かっています。皮膚疾患のある方は、皮膚疾患の治療(内服抗ヒスタミン薬以外での積極的な治療も検討されます)と睡眠障害に対する生活習慣改善を伴う積極的治療の両方が重要となります。[1]
まとめ
以上のように、質の高い睡眠は、肌の老化防止、バリア機能の維持、ダメージ回復、新陳代謝の促進、皮膚疾患治療・症状コントロールなど、様々な面で肌の健康を支えています。さらに、皮膚疾患の存在自体が睡眠障害にも影響していることもわかってきています。健康な肌を手に入れるためには、1日6~8時間の睡眠を確保し、体内時計のリズムを整えることが大切です。スキンケアと並行して良質な睡眠を心がけることで、睡眠の健康だけでなく、皮膚の健康・美容効果を目指すことも可能になります。
参考文献
- Oyetakin-White, P., Suggs, A., Koo, B., Matsui, M. S., Yarosh, D., Cooper, K. D., & Baron, E. D. (2015). Does poor sleep quality affect skin ageing? Clinical and Experimental Dermatology, 40(1), 17-22.
- Mann, C., Gorai, S., Staubach-Renz, P., & Goldust, M. (2023). Sleep disorders in dermatology – a comprehensive review. JDDG: Journal der Deutschen Dermatologischen Gesellschaft, 21, 577-584.
- Mann C, Dreher M, Weeß HG, Staubach P. Sleep Disturbance in Patients with Urticaria and Atopic Dermatitis: An Underestimated Burden. Acta Derm Venereol. 2020 Mar 12;100(6):adv00073.
- Krajewska-Włodarczyk M, Owczarczyk-Saczonek A, Placek W. Sleep disorders in patients with psoriatic arthritis and psoriasis. Reumatologia. 2018;56(5):301-306.
- Gupta MA, Simpson FC, Gupta AK. Psoriasis and sleep disorders: A systematic review. Sleep Med Rev. 2016 Oct;29:63-75. doi: 10.1016/j.smrv.2015.09.003. Epub 2015 Sep 21.
- He GY, Tsai TF, Lin CL, Shih HM, Hsu TY. Association between sleep disorders and subsequent chronic spontaneous urticaria development: A population-based cohort study. Medicine (Baltimore). 2018 Aug;97(34):e11992.
- Gamaldo CE, Shaikh AK, McArthur JC. The sleep-immunity relationship. Neurol Clin. 2012 Nov;30(4):1313-43.
- Zhu J, Peng K, Zhang Y, Bai X, Zhong C, Ye J, Lu M. Sleep quality, circadian preferences, and mood among patients with acne vulgaris: a case-control study. Sleep Breath. 2023 Oct;27(5):1997-2003.
- Besedovsky L, Lange T, Born J. Sleep and immune function. Pflugers Arch. 2012 Jan;463(1):121-37. doi: 10.1007/s00424-011-1044-0. Epub 2011 Nov 10.
-
ピンバック: 美容と睡眠:美肌を保つための睡眠の重要性|vimie
-
ピンバック: 睡眠不足で老化速度3倍!美肌を取り戻す黄金睡眠法